|
Meningitis
Meningitis atau radang selaput otak adalah radang pada membran yang menyelubungi otak dan sumsum tulang belakang, yang secara kesatuan disebut meningen.[1] Radang dapat disebabkan oleh infeksi oleh virus, bakteri, atau juga mikroorganisme lain, dan walaupun jarang dapat disebabkan oleh obat tertentu.[2] Meningitis dapat menyebabkan kematian karena radang yang terjadi di otak dan sumsum tulang belakang; sehingga kondisi ini diklasifikasikan sebagai kedaruratan medis.[1][3] Gejala umum dari meningitis adalah sakit kepala dan leher kaku disertai oleh demam, kebingungan atau perubahan kesadaran, muntah, dan kepekaan terhadap cahaya (fotofobia) atau suara keras (fonofobia). Anak-anak biasanya hanya menunjukkan gejala nonspesifik, seperti lekas marah dan mengantuk. Adanya ruam merah dapat memberikan petunjuk penyebab dari meningitis; contohnya, meningitis yang disebabkan oleh bakteri meningokokus dapat ditunjukkan oleh adanya ruam merah.[1][4] Tindakan punksi lumbal dilakukan untuk mendiagnosis ada tidaknya meningitis. Jarum dimasukkan ke dalam kanalis spinalis untuk mengambil sampel likuor serebrospinalis (LCS), yang menyelubungi otak dan sumsum tulang belakang. LCS diperiksa di laboratorium medis.[3] Penanganan pertama pada meningitis akut terdiri dari pemberian secara tepat berbagai antibiotik dan kadang-kadang obat antivirus. Kortikosteroid juga dapat digunakan untuk mencegah terjadinya komplikasi karena radang yang berlebihan.[3][4] Meningitis dapat mengakibatkan konsekuensi jangka panjang seperti ketulian, epilepsi, hidrosefalus dan defisit kognitif, terutama bila tidak dirawat dengan cepat.[1][4] Beberapa jenis meningitis (misalnya yang berhubungan dengan meningokokus, Haemophilus influenzae type B, pneumokokus atau infeksi virus mumps) dapat dicegah oleh imunisasi.[1] Tanda-tanda dan gejalaGejala klinis Pada orang dewasa, gejala meningitis yang paling sering adalah sakit kepala hebat, yang terjadi pada hampir 90% kasus meningitis bakterial, diikuti oleh kaku kuduk (ketidakmampuan untuk menggerakkan leher ke depan karena terjadi peningkatan tonus otot leher dan kekakuan).[5] Triad klasik dari tanda-tanda meningitis adalah kaku kuduk, demam tinggi tiba-tiba, dan perubahan status mental; namun, ketiga ciri-ciri ini hanya muncul pada 44–46% kasus meningitis bakteri.[5][6] Jika tidak terdapat satu pun dari ketiga gejala tersebut, dapat dikatakan bukan meningitis.[6] Ciri lain yang dihubungkan dengan meningitis termasuk fotofobia (intoleransi terhadap cahaya terang) dan fonofobia(intoleransi terhadap suara keras). Pada anak kecil, gejala yang telah disebutkan di atas sering kali tidak tampak, dan dapat hanya berupa rewel dan kelihatan tidak sehat.[1] Ubun-ubun (bagian lembut di bagian atas kepala bayi) dapat menonjol pada bayi berusia hingga 6 bulan. Ciri lain yang membedakan meningitis dari penyakit lain yang tidak berbahaya pada anak adalah nyeri kaki, kaki-tangan yang dingin, dan warna kulit abnormal.[7][8] Kaku kuduk terjadi pada 70% pasien meningitis bakteri pada dewasa.[6] Tanda lain dari meningismus adalah "Kernig's sign" atau "Brudziński sign" yang positif. Untuk pemeriksaan "Kernig's sign" pasien dibaringkan telentang, dengan panggul dan lutut difleksikan membuat sudut 90 derajat. Pada pasien dengan "Kernig’s sign” yang positif, rasa nyeri akan membatasi ekstensi lutut secara pasif. Tanda "Brudzinski" positif apabila fleksi pada leher menyebabkan fleksi pada lutut dan panggul secara involunter. Meskipun "Kernig's sign" dan "Brudzinski’s sign" sering digunakan untuk menegakkan diagnosis meningitis, sensitivitas kedua pemeriksaan ini terbatas.[6][9] Walaupun demikian, kedua pemeriksaan ini mempunyai spesifisitas yang baik untuk meningitis: tanda ini jarang ada pada penyakit lain.[6] Pemeriksaan lain, yang dikenal sebagai "jolt accentuation maneuver" membantu menentukan apakah terdapat meningitis pada pasien yang mengeluh demam dan sakit kepala. Orang tersebut diminta untuk memutar kepalanya ke arah horizontal dengan cepat; jika sakit kepala tidak bertambah buruk, artinya bukan meningitis.[6] Meningitis yang disebabkan oleh bakteri Neisseria meningitidis (dikenal sebagai "meningitis meningokokus") dapat dibedakan dengan jenis meningitis lain apabila ruam ruam petechial menyebar dengan cepat, yang dapat timbul sebelum timbul gejala lain.[7] Ruam ini berupa bintik kecil dan banyak, tidak beraturan berwarna merah atau ungu ("petechiae") di badan, anggota badan bagian bawah, membran mukosa, konjungtiva, dan (kadang-kadang) telapak tangan dan telapak kaki. Ruam biasanya tidak memucat; warna merahnya tidak memudar saat ditekan dengan jari atau batang gelas. Walaupun ruam tidak selalu timbul pada meningitis meningokokus, ruam ini cukup spesifik untuk meningitis meningokokus; namun ruam kadang-kadang juga dapat timbul pada meningitis yang disebabkan oleh bakteri lain.[1] Ciri lain yang dapat membantu menentukan penyebab meningitis adalah tanda pada kulit yang disebabkan oleh penyakit tangan, kaki dan mulut dan herpes genitalis, yang keduanya berhubungan dengan beberapa bentuk meningitis virus.[10] Komplikasi dini Masalah lain dapat muncul pada tahap awal perjalanan penyakit. Hal ini memerlukan tata laksana khusus, dan kadang-kadang merupakan petunjuk penyakit yang berat atau prognosis yang lebih jelek. Infeksi dapat memicu sepsis, suatu sindrom respons radang sistemik dimana terjadi penurunan tekanan darah, denyut jantung cepat, suhu tubuh abnormal yang tinggi atau rendah, dan peningkatan laju napas. Tekanan darah yang sangat rendah dapat muncul pada tahap awal, khususnya namun tidak eksklusif pada meningitis meningokokus; yang akan mengakibatkan kurangnya suplai darah bagi organ lain.[1] Koagulasi intravaskular diseminata, yang merupakan aktivasi berlebihan dari pembekuan darah, dapat mengobstruksi aliran darah ke organ dan secara paradoks meningkatkan risiko pendarahan. Gangren pada anggota badan terjadi pada pasien penyakit meningokokus.[1]:Infeksi meningokokus dan pneumokokus dapat menyebabkan perdarahan kelenjar adrenal, sehingga menyebabkan sindrom Waterhouse-Friderichsen, yang sering kali mematikan.[11] Dengan jaringan otak membengkak, tekanan di dalam tengkorak akan meningkat dan otak yang membengkak dapat mengalami herniasi melalui dasar tengkorak. Hal ini terlihat dari menurunnya kesadaran, hilangnya refleks pupil terhadap cahaya, dan postur tubuh abnormal.[4] Terjadinya ini pada jaringan otak juga dapat menyumbat aliran normal LCS di otak (hidrosefalus).[4] Kejang dapat terjadi karena berbagai penyebab; pada anak, kejang biasanya terjadi pada tahap awal meningitis (30% kasus) dan tidak selalu menunjukkan adanya penyakit yang mendasari.[3] Kejang disebabkan oleh peningkatan tekanan dan luasan daerah radang di otak.[4] Kejang parsial (kejang yang melibatkan salah satu anggota badan atau sebagian tubuh), kejang terus menerus, kejang pada orang dewasa dan yang sulit terkontrol dengan pemberian obat menunjukkan luaran jangka panjang yang lebih buruk.[1] Radang meningen dapat menyebabkan abnormallitas pada saraf kranial, kelompok saraf yang berasal dari batang otak yang mensuplai kepala dan leher dan mengontrol, dari berbagai fungsi diantaranya, gerakan mata, otot wajah, dan fungsi pendengaran.[1][6] Gangguan penglihatan dan tuli dapat menetap setelah episode meningitis.[1] Radang pada otak (ensefalitis) atau pembuluh darahnya (vaskulitis serebral), dan juga pembentukan bekuan darah pada vena (penyumbatan vena serebral), dapat menyebabkan kelemahan, hilangnya sensasi, atau gerakan dan fungsi berbagai bagian tubuh yang abnormal, yang disuplai oleh bagian otak yang terkena.[1][4] PenyebabMeningitis sering kali disebabkan oleh infeksi oleh mikroorganisme. Sebagian besar infeksi disebabkan oleh virus,[6] dengan bakteri, fungi, dan protozoa sebagai penyebab paling sering berikutnya.[2] Penyakit ini bisa juga disebabkan oleh berbagai penyebab non-infeksi[2] Istilah meningitis aseptik merujuk pada kasus meningitis yang tidak dapat dibuktikan adanya keterlibatan infeksi bakteri. Jenis meningitis ini biasanya disebabkan oleh virus, tetapi keadaan ini dapat juga terjadi apabila infeksi bakteri telah diobati secara parsial sebelumnya, ketika bakteri lenyap dari meninges, atau patogen menginfeksi daerah yang dekat dengan meningen (misalnya sinusitis). Endokarditis (infeksi katup jantung yang menyebarkan gugus-gugus kecil bakteri melalui aliran darah) dapat menyebabkan meningitis aseptik. Meningitis aseptik juga dapat timbul dari infeksi spirochete, jenis bakteri yang diantaranya Treponema pallidum (penyebab sifilis) dan Borrelia burgdorferi (dikenal sebagai penyebab penyakit Lyme). Meningitis dapat dijumpai pada malaria serebral (malaria yang menginfeksi otak) atau meningitis amubik, meningitis yang disebabkan oleh infeksi ameba sepertiNaegleria fowleri, yang didapatkan dari sumber air tawar.[2] BakterialJenis bakteri penyebab meningitis bakterial bervariasi sesuai kelompok usia individu yang terinfeksi.
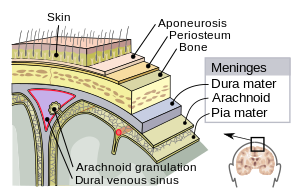
Trauma pada tengkorak yang belum lama terjadi dapat menyebabkan masuknya bakteri dari rongga hidung ke meningen. Demikian pula halnya dengan alat yang dipasang di dalam otak dan meningen, seperti shunt serebral, drain ekstraventrikular atau reservoir Ommaya, dapat meningkatkan risiko meningitis. Pada kasus ini, pasien lebih cenderung terinfeksi oleh Stafilokokus, Pseudomonas, dan bakteri Gram negatif lainnya.[3] Patogen-patogen ini juga dikaitkan dengan meningitis pada pasien dengan gangguan pada sistem kekebalan.[1] Infeksi pada daerah kepala dan leher, seperti otitis media atau mastoiditis, dapat menyebabkan meningitis pada sebagian kecil orang.[3] Penerima implan koklea untuk kehilangan pendengaran berisiko lebih tinggi untuk menderita meningitis pneumokokus.[13] Meningitis tuberkulosis, yaitu meningitis yang disebabkan oleh Mikobakterium tuberkulosis, lebih sering dijumpai pada orang yang berasal dari negara dengan tuberkulosis yang masih endemik, tetapi juga dijumpai pada orang yang mempunyai gangguan kekebalan tubuh, seperti AIDS.[14] Meningitis bakterial rekuren dapat disebabkan oleh defek anatomi yang menetap, baik bersifat kongenital atau didapat, atau akibat kelainan sistem kekebalan.[15] Defek anatomi memungkinkan adanya hubungan antara lingkungan eksternal dengan sistem saraf. Penyebab meningitis rekuren yang paling sering adalah fraktur tengkorak,[15] khususnya fraktur yang mengenai dasar tengkorak atau meluas ke arah sinus dan piramida petrosa.[15] Sekitar 59% kasus meningitis rekuren disebabkan abnormalitas anatomi yang demikian, 36% akibat defisiensi kekebalan (seperti defisiensi komplemen, yang secara khusus cenderung menyebabkan berulangnya meningitis meningokokus), dan 5% disebabkan oleh infeksi berkelanjutan di daerah yang berdekatan dengan meningen.[15] VirusBerbagai virus penyebab meningitis mencakup enterovirus, virus Herpes simpleks tipe 2 (dan yang lebih jarang tipe 1), virus Varicella zoster (dikenal sebagai penyebab cacar air dan cacar ular), paromiksovirus, HIV, dan LCMV.[10] JamurBeberapa faktor risiko untuk meningitis jamur, antara lain penggunaan obat imunosupresan (misalnya setelah transplantasi organ), HIV/AIDS,[16] dan hilangnya kekebalan yang berhubungan dengan penuaan.[17] Hal ini jarang dijumpai pada orang dengan sistem kekebalan tubuh normal[18] tetapi telah muncul karena kontaminasi obat.[19] Gejala awal biasanya lebih gradual, dengan adanya sakit kepala dan demam selama setidaknya dua minggu sebelum diagnosis ditegakkan.[17] Meningitis jamur yang paling sering adalah meningitis cryptococcal akibat Cryptococcus neoformans.[20] Di Afrika, meningitis cryptococcal diperkirakan merupakan penyebab meningitis yang paling sering dijumpai [21] dan ini mencakup 20–25% kematian yang berhubungan dengan AIDS di Afrika.[22] Jenis jamur lain yang sering dijumpai adalah spesies Histoplasma capsulatum, Coccidioides immitis, Blastomyces dermatitidis, dan Candida.[17] ParasitParasit sebagai penyebab akan dipikirkan apabila terdapat dominasi eosinofil (suatu jenis sel darah putih) dalam likuor serebrospinalis (LCS). Parasit yang paling sering dijumpai adalah Angiostrongylus cantonensis, Gnathostoma spinigerum, Schistosoma, demikian pula kondisi cysticercosis, toxocariasis, baylisascariasis, paragonimiasis, dan sejumlah kondisi infeksi dan kondisi tanpa infeksi yang lebih jarang.[23] Non-InfeksiMeningitis dapat timbul akibat beberapa penyebab non-infeksi: penyebaran kanker pada meningen (meningitis neoplastik atau ganas),[24] dan obat-obatan tertentu (utamanya obat anti-inflamasi nonsteroid, antibiotik dan imunoglobulin intravena).[25] Meningitis juga dapat disebabkan oleh beberapa radang, seperti sarkoidosis (yang kemudian disebut neurosarkoidosis), kelainan jaringan ikat seperti lupus eritematosus sistemik, dan bentuk tertentu seperti vaskulitis (kondisi radang pada dinding pembuluh darah), seperti penyakit Behçet.[2]Kista epidermoid dan kista dermoid dapat menyebabkan meningitis dengan melepaskan iritan ke dalam daerah subarachnoid.[2][15] Meningitis Mollaret merupakan sindrom episode berulangnya meningitis aseptik; yang diduga disebabkan oleh virus herpes simpleks tipe 2. Walaupun jarang terjadi, migrain dapat menyebabkan meningitis, tetapi diagnosis ini biasanya hanya ditegakkan apabila penyebab lainnya telah disingkirkan.[2] MekanismeMeningen terdiri atas tiga membran yang bersama-sama dengan likuor serebrospinalis, membungkus dan melindungi otak dan sumsum tulang belakang (sistem saraf pusat). Pia mater merupakan membran kedap air yang sangat halus yang melekat kuat dengan permukaan otak, mengikuti seluruh lika-liku kecilnya. Arachnoid mater (disebut demikian karena bentuknya yang menyerupai sarang laba-laba) merupakan suatu kantong longgar di atas pia mater. Ruang subarachnoid memisahkan membran pia mater dan arachnoid dan terisi dengan cairan likuor serebrospinalis. Membran terluar, dura mater, merupakan membran tebal yang kuat, yang melekat ke membran arachnoid dan ke tengkorak. Pada meningitis bakterial, bakteri mencapai meningen melalui satu dari dua cara utama: melalui aliran darah atau melalui kontak langsung antara meningen dengan rongga hidung atau kulit. Pada sebagian besar kasus, meningitis terjadi setelah invasi aliran darah oleh organisme yang tinggal pada permukaan mukosa seperti rongga hidung. Hal ini biasanya didahului oleh infeksi virus, yang merusak barier normal dari permukaan mukosa. Sekali bakteri telah memasuki aliran darah, mereka akan masuk ke ruang subarachnoid dimana sawar darah otak bersifat paling rentan—seperti pada pleksus koroidalis. Meningitis muncul pada 25% bayi baru lahir dengan infeksi aliran darah akibat streptokokus grup B; fenomena ini lebih jarang dijumpai pada orang dewasa.[1] Kontaminasi langsung cairan likuor serebrospinalis dapat timbul dari peralatan yang ditanam, fraktur tengkorak, atau infeksi nasofaring atau sinus nasal yang telah membentuk saluran dengan ruang subarachnoid (lihat di atas); adakalanya, cacat kongenital dura mater dapat terindentifikasi.[1] Peradangan skala besar yang terjadi pada ruang subarachnoid pada saat terjadinya meningitis sering kali tidak secara langsung disebabkan oleh infeksi bakteri tetapi lebih terutama disebabkan oleh respon sistem kekebalan terhadap masuknya bakteri ke dalam sistem saraf pusat. Jika komponen membran sel dari bakteri dikenali oleh sel kekebalan otak (astrosit dan mikroglia), mereka akan berespon dengan melepaskan sejumlah besar sitokin, mediator serupa hormon yang merekrut sel kekebalan lain dan merangsang jaringan lain untuk berpartisipasi dalam respon kekebalan. Barier darah–otak menjadi lebih permeabel, sehingga terjadi edema serebri "vasogenik" (pembengkakan otak akibat kebocoran cairan dari pembuluh darah). Sejumlah besar sel darah putih memasuki likuor serebrospinalis (LCS), menyebabkan radang pada meningen sehingga timbul edema "interstisial" (pembengkakan akibat cairan antarsel). Selain itu, dinding pembuluh darah sendiri mengalami peradangan (vaskulitis serebral), yang menyebabkan menurunnya aliran darah dan jenis edema yang ketiga, edema "sitotoksik". Ketiga bentuk edema serebral ini menyebabkan meningkatnya tekanan intrakranial; bersama tekanan darah yang menjadi lebih rendah yang biasa dijumpai pada infeksi akut, ini berarti bahwa darah akan semakin sulit untuk memasuki otak, sebagai konsekuensinya sel-sel otak akan kekurangan oksigen dan mengalami apoptosis (kematian sel otomatis).[1] Telah diketahui bahwa pemberian antibiotik pada awalnya bisa memperburuk proses yang sudah diuraikan di atas, dengan meningkatkan jumlah produk membran sel bakteri yang disebabkan oleh proses penghancuran bakteri. Tata laksana khusus, seperti penggunaan kortikosteroid, ditujukan untuk mengurangi respon sistem kekebalan tubuh terhadap fenomena ini.[1][4] Diagnosis
Pemeriksaan darah dan pencitraanApabila seseorang dicurigai mengalami meningitis, pemeriksaan darah dilakukan untuk melihat adanya peradangan (misalnya C-reactive protein, perhitungan darah lengkap), serta kultur darah.[3][27] Pemeriksaan yang paling penting untuk mengidentifikasikan atau menyingkirkan adanya meningitis adalah analisis likuor serebrospinalis melalui punksi lumbal (LP, spinal tap).[28] Namun, punksi lumbal tidak dianjurkan bila terdapat massa di dalam otak (tumor atau abses) atau tekanan intrakranial (TIK) yang meningkat, karena bisa menyebabkan herniasi otak. Bila seseorang berisiko karena adanya massa di dalam otak atau peningkataan TIK (cedera kepala baru, gangguan sistem kekebalan tubuh yang sudah diketahui, tanda neurologis lokal, atau bukti peningkatan TIK berdasarkan pemeriksaan), CT scan atau MRI dianjurkan sebelum dilakukan punksi lumbal.[3][27][29] Hal ini terjadi pada 45% kasus pada dewasa.[4] Bila CT scan atau MRI diperlukan sebelum dilakukan lumbal punksi, atau bila lumbal punksi terbukti sulit dilakukan, panduan profesional menganjurkan agar antibiotik diberikan dahulu untuk mencegah keterlambatan pengobatan,[3] terutama apabila proses ini mungkin bisa memerlukan waktu lebih dari 30 menit.[27][29] CT scan atau MRI sering dilakukan pada tahap selanjutnya untuk menilai komplikasi dari meningitis.[1] Pada meningitis yang berat, pemantauan elektrolit darah perlu dilakukan; contohnya, hiponatremia biasa ditemukan dalam meningitis bakteri, karena kombinasi berbagai faktor, termasuk dehidrasi, gangguan ekskresi dari hormon antidiuretik (SIADH), atau infus cairan intravena yang terlalu agresif.[4][30] Lumbal punksi Lumbal punksi dilakukan dengan mengatur posisi seseorang, biasanya berbaring pada satu sisi, memberikan anestesi lokal, dan menusukkan jarum ke dalam kantung dural (sebuah kantung di sekeliling tulang belakang) untuk mengumpulkan likuor serebrospinalis (LCS). Bila cairan ini sudah diperoleh, “tekanan pembukaan” dari CFS diukur dengan menggunakan sebuah manometer. Tekanan normal adalah antara 6 dan 18 cm air (cmH2O);[28], pada penderita meningitis bakteri, tekanan biasanya meningkat.[3][27] Pada meningitis kriptokokus, tekanan intrakranial sangat meningkat.[31] Gambaran awal cairan itu bisa memberikan petunjuk tentang infeksi: LCS yang keruh menunjukkan peningkatan kadar protein, sel darah putih dan sel darah merah dan/atau bakteri, dan oleh karena itu menunjukkan kemungkinan meningitis bakteri.[3] Sampel LCS diperiksa untuk melihat keberadaan dan jenis sel darah putih, sel darah merah, kandungan protein dan kadar glukosa.[3] Pewarnaan Gram dari sampel bisa menunjukkan bakteri pada penderita meningitis bakteri, tetapi tidak adanya bakteri bukan berarti tidak terjadi meningitis bakteri karena bakteri itu hanya terlihat pada 60% kasus; angka ini turun sebesar 20% apabila antibiotik diberikan sebelum sampel diambil. Pewarnaan Gram juga kurang bisa diandalkan dalam infeksi khusus seperti listeriosis. Kultur mikrobiologis dari sampel lebih sensitif (menunjukkan adanya organisme pada 70–85% kasus) tetapi hasilnya baru bisa tersedia dalam waktu hingga 48 jam .[3] Jenis sel darah putih yang keberadaannya mendominasi menunjukkan apakah meningitis itu disebabkan bakteri (biasanya didominasi neutrofil) atau virus (biasanya didominasi limfosit),[3] walaupun pada awal penyakit, ini bukan selalu indikator yang bisa diandalkan. Yang agak jarang terjadi, dominasi eosinofil, menandakan di antaranya, etiologi parasit atau jamur.[23] Konsentrasi glukosa dalam LCS normal adalah 40% diatas glukosa darah. Pada meningitis bakterial, kadar glukosa biasanya lebih rendah; oleh karena itu kadar glukosa LCS dibagi dengan glukosa darah (rasio glukosa LCS terhadap glukosa serum). Rasio ≤0,4 menunjukkan meningitis bakterial;[28] pada bayi baru lahir, level glukosa dalam LCS normalnya lebih tinggi, dan, oleh karena itu, rasio di bawah 0,6 (60%) dianggap abnormal.[3] Kadar asam laktat yang tinggi pada LCS menunjukkan kemungkinan meningitis bakterial yang lebih tinggi, demikian pula hitung sel darah putih yang lebih tinggi.[28] Bila kadar asam laktat kurang dari 35 mg/dl dan penderita belum mendapatkan antibiotik, hal ini bisa menyingkirkan kemungkinan meningitis bakterial.[32] Berbagai pemeriksaan khusus lain bisa digunakan untuk membedakan berbagai jenis meningitis. Pemeriksaan aglutinasi lateks dapat positif pada meningitis yang disebabkan oleh Streptococcus pneumoniae, Neisseria meningitidis,Haemophilus influenzae, Escherichia coli dan streptokokus grup B; penggunaan pemeriksaan ini secara rutin tidak dianjurkan karena jarang mempengaruhi pengobatan, tetapi bisa digunakan apabila pemeriksaan lain tidak membantu. Demikian juga, pemeriksaan lisat limulus mungkin positif pada meningitis yang disebabkan oleh bakteri Gram-negatif, tetapi penggunaannya terbatas kecuali pemeriksaan lain tidak membantu.[3] Polymerase chain reaction (PCR) adalah teknik yang digunakan untuk memperbesar jejak DNA bakteri yang sedikit untuk mendeteksi keberadaan DNA bakteri atau virus di dalam likuor serebrospinalis; pemeriksaan ini sangat sensitif dan spesifik karena hanya dibutuhkan sejumlah kecil DNA dari agen penginfeksi yang dibutuhkan. Pemeriksaan ini bisa mengidentifikasi bakteri pada meningitis bakterial, dan bisa membantu dalam membedakan berbagai kasus meningitis virus (enterovirus, virus herpes simpleks 2 dan mumps bagi mereka yang tidak mendapatkan vaksinasi).[10] Serologi (identifikasi antibodi terhadap virus) mungkin bermanfaat pada meningitis virus.[10] Bila dicurigai menderita meningitis tuberkulosis, sampel diproses untuk pewarnaan Ziehl-Neelsen, yang memiliki sensitivitas rendah, dan kultur tuberkulosis, yang prosesnya memakan waktu lama; PCR semakin sering digunakan.[14] Diagnosis meningitis kriptokokus bisa dilakukan dengan biaya rendah dengan menggunakan pewarnaan tinta india dari LCS; namun, pemeriksaan antigen kriptokokus di dalam darah atau LCS lebih sensitif, terutama bagi orang yang menderita AIDS.[33][34] Kesulitan diagnostik dan terapeutik ditemukan pada “meningitis yang diobati sebagian”, di mana gejala meningitis timbul setelah diberi antibiotik (seperti untuk sinusitis berdasarkan dugaan). Bila ini terjadi, hasil temuan LCS mungkin menyerupai meningitis virus, tetapi pengobatan meningitis mungkin perlu dilanjutkan sampai ada bukti positif pasti penyebabnya adalah virus (misalnya PCR enterovirus positif).[10] Otopsi Meningitis bisa didiagnosis setelah kematian terjadi. Hasil temuan dari otopsi biasanya berupa peradangan yang luas pada pia mater dan lapisan araknoid dari meningen. Granulosit neutrofil cenderung sudah berpindah ke LCS dan dasar otak, selain itu saraf kranial dan tulang belakang, bisa dikelilingi dengan pus — demikian juga dengan pembuluh darah meningen.[35] Pencegahan Untuk beberapa kasus meningitis, perlindungan jangka panjang dapat dilakukan dengan pemberian vaksinasi, atau jangka pendek dengan penggunaan antibiotik. Beberapa perubahan perilaku dapat juga efektif. PerilakuMeningitis bakteri dan virus bersifat menular; namun, keduanya tidak semenular selesma atau flu.[36] Keduanya bisa ditularkan melalui droplet dari sekret pernapasan selama kontak dekat seperti ciuman, bersin atau batuk, tetapi tidak bisa disebarkan hanya dengan menghirup udara di mana seorang penderita meningitis berada.[36] Meningitis virus biasanya disebabkan oleh enterovirus, dan paling sering disebarkan melalui kontaminasi tinja.[36] Risiko infeksi bisa diturunkan dengan mengubah perilaku yang menyebabkan penularan. VaksinasiSejak tahun 1980an, banyak negara sudah memasukkan imunisasi terhadap Haemophilus influenzae B dalam program vaksinasi rutin anak. Hal ini secara praktis telah menghilangkan patogen jenis ini sebagai penyebab meningitis pada anak di negara-negara tersebut. Di negara dengan angka penyakit yang tertinggi, harga vaksin tersebut masih terlalu mahal.[37][38] Demikian juga, imunisasi terhadap penyakit mumps telah menyebabkan penurunan bermakna jumlah kasus meningitis mumps, yang sebelum vaksinasi terjadi pada 15% dari semua kasus mumps.[10] Vaksin meningokokus tersedia untuk grup A, C, W135 dan Y.[39] Di negara-negara di mana vaksin untuk meningitis C diperkenalkan, kasus-kasus yang disebabkan oleh patogen ini sudah jauh menurun.[37] Saat ini tersedia vaksin kuadrivalen, yang menggabungkan keempat jenis vaksin itu. Imunisasi dengan vaksin ACW135Y terhadap keempat jenis meningitis sekarang dijadikan persyaratan visa agar bisa ikut serta menunaikan ibadah haji.[40] Pengembangan vaksin untuk meningitis grup B terbukti jauh lebih sulit, karena protein permukaannya (yang biasanya digunakan untuk membuat vaksin) hanya menimbulkan respon dari sistem kekebalan tubuh yang lemah, atau bereaksi silang dengan protein manusia normal.[37][39] Namun, beberapa negara yaitu (Selandia Baru, Kuba, Norwegia dan Chili) telah mengembangkan vaksin untuk meningitis grup B jenis lokal; beberapa sudah memberikan hasil yang bagus dan digunakan dalam program imunisasi lokal.[39] Baru-baru ini di Afrika, pencegahan dan pengontrolan epidemik dari meningitis dilakukan dengan deteksi awal penyakit dan vaksinasi massal reaktif darurat pada penduduk yang berisiko dengan vaksin polisakarida bivalen A/C atau trivalent A/C/W135,[41] meskipun vaksin MenAfriVac (vaksin meningitis grup A) telah menunjukkan efektivitas pada orang muda dan sudah dideskripsikan sebagai model untuk kemitraan pengembangan produk pada keadaan sumber daya yang terbatas.[42][43] Vaksinasi rutin terhadap Streptococcus pneumoniae dengan vaksin pneumokokus konjugat (PCV), yang aktif melawan tujuh serotipe umum dari patogen ini, telah jauh menurunkan kejadian meningitis pneumokokus.[37][44] Vaksin pneumokokus polisakarida, yang mencakup 23 jenis, hanya diberikan pada kelompok tertentu (misalnya: mereka yang mengalami splenektomi, pengangkatan limpa lewat operasi); vaksin ini tidak memberikan respon kekebalan tubuh yang berarti pada semua penerima, misalnya anak kecil.[44] Vaksinasi anak-anak dengan Bacillus Calmette-Guérin sudah dilaporkan jauh menurunkan angka meningitis tuberkulosis, tetapi efektivitasnya yang menurun pada orang dewasa telah mendorong pencarian vaksin yang lebih baik.[37] AntibiotikProfilaksis antibiotik jangka pendek adalah sebuah metode pencegahan lain, terutama untuk meningitis meningokokus. Pada kasus meningitis meningokokus, pengobatan profilaksis pada orang yang berkontak erat dengan antibiotik (misalnya rifampisin, siprofloksasin atau seftriakson) bisa menurunkan risiko mereka untuk menderita penyakit tersebut, tetapi tidak melindungi terhadap infeksi di kemudian hari.[27][45] Resistensi terhadap rifampisin mulai meningkat sejak digunakan, sehingga dianjurkan untuk mempertimbangkan penggunaan antibiotik lain.[45] Walaupun antibiotik sering digunakan dalam upaya untuk mecegah meningitis pada mereka yang mengalami fraktur tulang tengkorak basilar tidak ada cukup bukti untuk menentukan apakah hal ini bermanfaat atau membahayakan.[46] Hal ini berlaku baik bagi mereka yang mengalami kebocoran LCS maupun yang tidak.[46] Tata laksanaMeningitis berpotensi mengancam nyawa dan memiliki tingkat mortalitas yang tinggi bila tidak diobati;[3] penundaan dalam pengobatan sudah dikaitkan dengan hasil yang kurang baik.[4] Oleh karena itu, pengobatan dengan antibiotik spektrum luas tidak boleh ditunda sementara pemeriksaan untuk memastikan sedang dilakukan.[29] Bila penyakit meningokokus dicurigai pada perawatan primer, panduan merekomendasikan agar benzil penisilin diberikan sebelum pasien dirujuk ke rumah sakit.[7] Cairan Intravena hendaknya diberikan bila pasien mengalami hipotensi (tekanan darah rendah) atau syok.[29] Karena meningitis bisa menyebabkan sejumlah komplikasi berat dini, tinjauan medis teratur direkomendasikan untuk mengidentifikasikan komplikasi-komplikasi ini pada tahap awal [29] dan untuk merawat penderita tersebut di unit rawat intensif apabila dianggap perlu.[4] Ventilasi mekanik mungkin diperlukan apabila tingkat kesadaran sangat rendah, atau bila ada bukti gagal napas. Bila ada tanda-tanda peningkatan tekanan intrakanial, tindakan untuk memantau tekanan bisa dilakukan; ini akan memungkinkan optimisasi dari tekanan perfusi serebral dan berbagai pengobatan untuk menurunkan tekanan intrakanial dengan obat-obatan (misalnya mannitol).[4] Kejang diobati dengan obat antikonvulsi.[4] Hidrosefalus (gangguan aliran LCS) mungkin memerlukan insersi kateter sementara atau jangka panjang, seperti serebral.[4] Meningitis BakterialAntibiotik Antibiotik empiris (pengobatan tanpa diagnosis yang pasti) hendaknya langsung diberikan, meskipun sebelum diketahui hasil punksi lumbal dan analisis LCS. Pilihan pengobatan awal sebagian besar bergantung pada jenis bakteri yang menyebabkan meningitis di suatu tempat dan populasi tertentu. Contohnya, di Inggris pengobatan empiris terdiri dari sefalosporin generasi ketiga seperti sefotaksim atau seftriakson.[27][29] Di Amerika Serikat, di mana resistensi terhadap sefalosporin semakin banyak ditemukan pada streptokokus, penambahan vankomisin untuk pengobatan awal dianjurkan.[3][4][27] Namun, kloramfenikol, baik sendiri maupun digabungkan dengan ampisilin tampaknya bekerja sama baiknya.[47] Terapi empiris bisa dipilih berdasarkan usia penderita, apakah infeksi didahului dengan cedera kepala, apakah penderita menjalani bedah saraf baru-baru ini dan apakah terdapat shunt serebral atau tidak.[3] Di kalangan anak dan orang berusia di atas 50 tahun, serta mereka yang kekebalan tubuh yang terganggu, penambahan ampisilin dianjurkan untuk mencakup Listeria monocytogenes.[3][27] Setelah hasil pewarnaan Gram tersedia, dan jenis bakteri penyebab secara pasti telah diketahui, antibiotik yang diberikan mungkin bisa diganti dengan yang lebih cocok untuk mengatasi kelompok patogen yang diduga menyebabkannya.[3] Hasil LCS kultur biasanya perlu waktu yang lebih lama (24–48 jam). Setelah tersedia, terapi empiris bisa dialihkan menjadi terapi antibiotik khusus dengan target organisme penyebab khusus dan sensitivitasnya terhadap antibiotik.[3] Agar efektif untuk mengobati meningitis, antibiotik tidak boleh hanya aktif untuk bakteri patogen tetapi juga harus bisa mencapai selaput otak dalam jumlah yang memadai; beberapa antibiotik memiliki penetrasi yang tidak memadai dan oleh karena itu tidak begitu berguna dalam menangani meningitis. Kebanyakan antibiotik yang digunakan untuk meningitis belum diuji langsung pada pasien meningitis dalam bentuk uji klinis. Pengetahuan relevan kebanyakan diperoleh dari studi laboratorium pada kelinci.[3] Meningitis tuberkulosis memerlukan pengobatan dalam waktu lama dengan antibiotik. Sementara tuberkulosis paru-paru biasanya diobati selama enam bulan, mereka yang menderita meningitis tuberkulosis biasanya diobati selama setahun atau lebih.[14] SteroidPengobatan ajuvan dengan kortikosteroid (biasanya deksametason) sudah menunjukkan beberapa manfaat, seperti pengurangan derajat hilang pendengaran,[48] dan luaran jangka pendek neurologis yang lebih baik[49] pada remaja dan dewasa dari negara-negara berpenghasilan tinggi dengan angka HIV rendah.[50] Beberapa penelitian memperlihatkan adanya penurunan angka kematian [50] sedangkan penelitian lain tidak memperlihatkan hal yang serupa.[49] Pengobatan ini tampaknya juga bermanfaat untuk meningitis tuberkulosis, setidaknya bagi mereka dengan HIV negatif.[51] Oleh karena itu panduan professional menganjurkan deksametason atau kortikosteroid lain mulai diberikan sebelum dosis pertama antibiotik diberikan, dan dilanjutkan selama empat hari.[27][29] Karena sebagian besar manfaat pengobatan terbatas pada pasien yang mengalami meningitis pneumokokus, beberapa panduan menyarankan agar deksametason tidak dilanjutkan apabila diketahui penyebab lain dari meningitis.[3][27] Mekanisme yang terjadi adalah penekanan terhadap radang yang berlebihan.[52] Kortikosteroid ajuvan memiliki peran yang berbeda pada anak dan dewasa. Walaupun manfaat kortikosteroid sudah terbukti untuk orang dewasa serta anak dari negara berpenghasilan tinggi, penggunaannya untuk anak pada negara-negara berpenghasilan rendahtidak didukung dengan bukti nyata; alasan untuk perbedaan ini tidak jelas.[49] Bahkan di negara berpenghasilan tinggi, manfaat kortikosteroid hanya terlihat bila diberikan sebelum dosis pertama antibiotik, dan manfaat terbesar terlihat dalam kasus meningitis H. influenzae,[3][53] insidennya sudah menurun secara dramatis sejak Vaksin hib diperkenalkan. Jadi, kortikosteroid direkomendasikan dalam pengobatan meningitis apabila kasusnya adalah H. influenzae, dan hanya bila diberikan sebelum dosis pertama antibiotik; penggunaan lain masih kontroversial.[3] Meningitis virusMeningitis virus pada umumnya hanya memerlukan terapi suportif; sebagian besar virus yang menyebabkan meningitis tidak bereaksi dengan pengobatan khusus. Meningitis virus cenderung tidak separah meningitis bakterial. Virus herpes simpleks dan virus varisela zoster bisa memberikan respon terhadap pengobatan dengan obat antivirus seperti asiklovir, tetapi belum ada uji klinis khusus yang meneliti apakah pengobatan ini efektif.[10] Kasus ringan meningitis virus bisa diobati di rumah dengan tindakan konservatif seperti cairan, istirahat total dan analgesik.[54] Meningitis jamurMeningitis jamur, seperti meningitis kriptokokus, diobati dengan anti jamur dosis tinggi, seperti amphotericin B dan flusitosin dalam waktu lama.[33][55] Peningkatan tekanan intrakranial sering dijumpai pada meningitis jamur, dan punksi lumbal yang sering (idealnya setiap hari) dianjurkan untuk mengurangi tekanan intrakranial,[33] atau sebagai alternatifnya dipasang drain lumbal.[31] Prognosis
Bila tidak diobati, meningitis bakterial hampir selalu fatal. Meningitis virus, sebaliknya, cenderung sembuh sendiri dan jarang fatal. Dengan pengobatan, mortalitas (risiko kematian) meningitis bakterial bergantung pada usia penderita dan penyebab yang mendasari. Pada bayi baru lahir, 20–30% mungkin meninggal karena meningitis bakterial. Risiko ini lebih rendah pada anak yang lebih tua, dengan mortalitas sekitar 2%, namun risiko meningkat lagi menjadi sekitar 19–37% pada dewasa.[1][4] Risiko kematian diprediksikan dengan berbagai faktor selain usia, seperti patogen yang terlibat dan waktu yang dibutuhkan untuk membersihkan patogen dari likuor serebrospinalis,[1] beratnya penyakit secara umum, penurunan kesadaran atau hitung sel darah putih yang sangat rendah pada LCS.[4] Meningitis yang disebabkan oleh H. influenzae dan meningokokus memiliki prognosis yang lebih baik dibandingkan kasus yang disebabkan oleh Streptokokus grup B, koliform dan S. pneumonia.[1] Pada dewasa, meningitis meningokokus juga mempunyai mortalitas yang lebih rendah (3–7%) dibandingkan penyakit pneumokokus.[4] Pada anak, ada beberapa potensi cacat yang mungkin disebabkan oleh kerusakan dari sistem saraf, termasuk tuli sensorineural, epilepsi, gangguan belajar dan kesulitan perilaku, serta menurunnya kecerdasan.[1] Hal ini terjadi pada sekitar 15% dari pasien yang sembuh.[1] Sebagian dari pendengaran yang hilang mungkin bisa kembali.[57] Pada dewasa, 66% kasus tidak menimbulkan kecacatan. Masalah utamanya adalah tuli (terjadi pada 14% kasus) dan gangguan kognitif (terjadi pada 10% kasus).[4] Epidemiologi meningitis belt epidemic zones sporadic cases only Meskipun meningitis adalah suatu penyakit yang harus dilaporkan di banyak negara, insidens sebenarnya masih belum diketahui.[10] Meningitis bakterial terjadi pada kira-kira 3 per 100.000 orang setiap tahunnya di negara-negara Barat. Studi populasi secara luas memperlihatkan bahwa meningitis virus lebih sering terjadi, sekitar 10,9 per 100.000 orang, dan lebih sering terjadi pada musim panas. Di Brasil, angka meningitis bakterial lebih tinggi, yaitu 45,8 per 100,000 orang setiap tahun.[6] Afrika Sub-Sahara sudah mengalami epidemik meningitis meningokokus yang luas selama lebih dari satu abad,[58] sehingga disebut “sabuk meningitis”. Epidemik biasanya terjadi dalam musim kering (Desember sampai Juni), dan gelombang epidemik bisa berlangsung dua atau tiga tahun, mereda selama musim hujan.[59] Angka serangan dari 100–800 kasus per 100.000 orang terjadi di daerah ini,[60] yang kurang terlayani oleh pelayanan medis. Kasus-kasus ini sebagian besar disebabkan oleh meningokokus.[6] Epidemik terbesar yang pernah tercatat dalam sejarah melanda seluruh wilayah ini pada 1996–1997, yang menyebabkan lebih dari 250.000 kasus dan 25.000 kematian.[61] Epidemik penyakit meningokokus terjadi di daerah-daerah di mana orang tinggal bersama untuk pertama kalinya, seperti barak tentara selama mobilisasi, kampus perguruan tinggi[1] dan ziarah Haji tahunan.[40] Walaupun pola siklus epidemik di Afrika tidak dipahami dengan baik, beberapa faktor sudah dikaitkan dengan perkembangan epidemik di daerah sabuk meningits. Faktor-faktor itu termasuk: kondisi medis (kerentanan kekebalan tubuh penduduk), kondisi demografis (perjalanan dan perpindahan penduduk dalam jumlah besar), kondisi sosial ekonomi (penduduk yang terlalu padat dan kondisi kehidupan yang miskin), kondisi iklim (kekeringan dan badai debu), dan infeksi konkuren (infeksi pernafasan akut).[60] Ada perbedaan signifikan dalam distribusi lokal untuk kasus meningitis bakterial. Contohnya, N. meningitides grup B dan C menyebabkan kebanyakan penyakit di Eropa, sedangkan grup A ditemukan di Asia dan selalu menonjol di Afrika, di mana bakteri ini menyebabkan kebanyakan epidemik besar di daerah sabuk meningitis, yaitu sekitar 80% hingga 85% kasus meningitis meningokokus yang didokumentasikan.[60] SejarahBeberapa mengatakan bahwa Hippocrates mungkin sudah menyadari keberadaan meningitis,[6] dan tampaknya meningisme sudah dikenal oleh dokter sebelum zaman Renaisans, seperti Avicenna.[62] Deskripsi meningitis tuberkulosis, yang saat itu disebut "edema di dalam otak", sering dihubungkan dengan dokter Edinburg Sir Robert Whytt dalam laporan posthumous yang muncul pada 1768, meskipun hubungan dengan tuberkulosis dan patogennya tidak dibuat sampai abad berikutnya.[62][63] Tampaknya epidemik meningitis adalah fenomena yang cukup baru.[64] Wabah besar pertama yang tercatat muncul di Jenewa pada 1805.[64][65] Beberapa epidemik lain di Eropa dan Amerika Serikat dideskripsikan sesaat sesudah itu, dan laporan pertama epidemik di Afrika muncul 1840. Epidemik Afrika menjadi lebih sering pada abad ke 20 , dimulai dengan epidemik besar yang menyerang Nigeria dan Ghanapada 1905–1908.[64] Laporan pertama infeksi bakteri yang menyebabkan meningitis adalah oleh seorang bakteriologis Austria Anton Weichselbaum, yang pada 1887 mendeksripsikan meningokokus.[66] Mortalitas dari meningitis sangat tinggi (lebih dari 90%) pada laporan-laporan awal. Pada 1906, antiserum diproduksi di kuda; hal ini dikembangkan lebih lanjut oleh seorang ilmuwan Amerika Simon Flexner dan secara nyata menurunkan mortalitas dari penyakit meningokokus.[67][68] Pada 1944, penisilin pertama kali dilaporkan efektif untuk mengobati meningitis.[69] Pengenalan vaksin Haemophilus di akhir abad ke-20 menyebabkan penurunan berarti dalam kasus meningitis yang dikaitkan dengan patogen ini,[38] dan pada 2002, terdapat bukti-bukti yang menunjukkan bahwa pengobatan dengan steroid dapat memperbaiki prognosis meningitis bakteri.[49][52][68] Referensi
Pranala luar
|
||||||||||||||||||||||||||||||||||||||