|
Schambeinentzündung
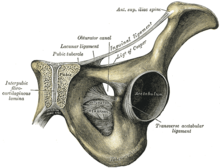 Eine Schambeinentzündung (lateinisch Osteitis pubis oder Ostitis pubis oder Osteochondrosis pubica), auch Pubalgia genannt, ist eine schmerzhafte nicht-infektiöse Entzündung der Schambeinfuge (Symphysis pubica) und der am Schambeinknochen (Os pubis) ansetzenden myofaszialen Strukturen.[2] Ähnliche BegriffeMorbus van Neck, van Neck-Odelberg-Syndrom, Pierson-Syndrom (nach B. Pierson), Osteonecrosis pubica posttraumatica, Ostitis necrotica pubis, Pubialgie, Schambeinsyndrom, Grazilissyndrom, Rektus-Adduktoren-Syndrom, vorderes pelviarthrotisches Syndrom, traumatische Inguinokruralgie.[3] InzidenzVon einer Schambeinentzündung sind vor allem Leistungssportler von Sportarten mit Sprints, Schusselementen und schnellen Richtungswechseln, wie beispielsweise Fuß-, Hand- und Basketballspieler, Tennisspieler und Laufsportler, betroffen. Die Häufigkeit einer Schambeinentzündung liegt bei Sportlern zwischen 0,5 und 7 Prozent. Meist sind Männer von dieser Erkrankung betroffen. Ihr Durchschnittsalter liegt bei etwa 30 Jahren. Das durchschnittliche Alter von erkrankten Frauen liegt bei 35 Jahren.[2] Die höchste Inzidenz wird bei Fußballspielern gefunden. Von 811 im Jahr 1995 untersuchten Sportstudenten litten 1,7 Prozent unter einer Schambeinentzündung, wobei bei den Erkrankten das Geschlechterverhältnis männlich:weiblich bei 5:1 lag.[4] Anamnese und DiagnoseDie von einer Schambeinentzündung betroffenen Patienten haben in den meisten Fällen Schmerzen beim Gehen und Treppensteigen sowie beim Stehen auf einem Bein. Der Schmerz kann örtlich auf die Schambeinfuge und die Schambeinäste begrenzt sein oder darüber hinaus auf Bereiche der Leisten und Hüften ausstrahlen.[5] Die Schmerzen können bis zu den Bauchmuskeln, aber auch bis zu der Muskulatur des Beckenbodens, reichen und so starke Ausmaße annehmen, dass dies zu längeren Wettkampf- und Trainingspausen beim Betroffenen führt. Bei der palpatorischen Untersuchung (Betastung) empfindet der betroffene Patient einen für dieses Krankheitsbild typischen Druckschmerz über der Schambeinfuge und den Schambeinästen. Ein- oder beidseitiger Druck über die Ansätze der Adduktoren führt ebenfalls zu einem charakteristischen Schmerzbild.[6][2] Zur Differentialdiagnose ist an muskuläre Dysbalancen, Blockaden des Iliosakralgelenkes, einseitiger Beckentiefstand, Leistenbruch, Nervenengpasssyndrome, Insertionstendinosen, Adduktorenzerrungen und urogenitale Erkrankungen zu denken. Des Weiteren muss bei Sportlern auch an eine Stressfraktur[7] im Schambeinast gedacht werden, welche bei unauffälligem Röntgenbild mithilfe von Dünnschicht-Computertomographie oder MRT weiter abgeklärt werden kann. Zur sicheren Diagnosestellung kann eine örtliche Betäubung (Lokalanästhesie) der Schambeinfuge, eventuell unterstützt durch die Anwendung bildgebender Verfahren (Bildwandlerkontrolle), durchgeführt werden. Im Labor können unter Umständen erhöhte Werte von C-reaktivem Protein gemessen werden, während sonst keine – durch die Schambeinentzündung generierte – auffälligen Laborwerte vorliegen.[2] Bildgebende VerfahrenRöntgenIm Röntgenbild sind nur bei degenerativen Veränderungen, z. B. bei einer anterior-posterior-Projektion (a.-p.-Projektion, von vorne nach hinten), bedingt durch die subchondrale Sklerosierung, Erosionen über der Schambeinfuge und andere Prozesse, am Schambein Anomalien erkennbar. Der Spalt der Schambeinfuge ist meist größer als 10 mm. Bei einer a.-p.-Projektion der Schambeinfuge, die abwechselnd auf dem linken beziehungsweise rechten Fuß durchgeführt wird („Flamingoaufnahme“), kann eine vertikale Verschiebung der Schambeinfuge, auf der jeweils belasteten Seite, um mehr als 2 mm festgestellt werden.[2] SkelettszintigrafieMit Hilfe der Dreiphasen-Skelettszintigrafie mit 99mTechnetium-markierten Bisphosphonaten kann die Schambeinentzündung von einer Osteomyelitis unterschieden werden. Während bei einer Osteomyelitis in allen drei Phasen eine Anreicherung des Tracers stattfindet, ist dies bei der Schambeinentzündung nur in der Spätphase (Mineralisationsphase) der Fall.[8][2] MagnetresonanztomographieBei einer T2-gewichteten Magnetresonanztomographie können bei einer akuten Schambeinentzündung ein periartikuläres subchondrales Knochenmarködem (bone bruise), Flüssigkeitsansammlungen in der Schambeinfuge und ein periartikuläres Ödem gesehen werden. Chronische Erkrankungen sind durch die subchondrale Sklerose und Resorption, Osteophyten und andere Veränderungen am Knochen gekennzeichnet.[9][2][10] ÄtiologieDie Schambeinfuge hält den Beckenring zusammen und ermöglicht eine Verschiebung der Schambeine um wenige Millimeter. Durch eine hohe sportliche Belastung, aber auch durch eine mögliche anatomische Instabilität, kann es zu einer lokalen (d. h. nicht-infektiösen) Entzündungsreaktion kommen. Dies ist insbesondere dann der Fall, wenn die Hüftbeweglichkeit eingeschränkt ist, eine hohe wiederholende Scherbeanspruchung am Beckenring gegeben ist, die Adduktorenmuskulatur am unteren Schambeinast (Ramus inferior ossis pubis) überlastet wird und die Iliosakralgelenke instabil sind. Die mechanische Belastung an der Schambeinfuge führt zu Reparaturprozessen, bei denen es zu Einsprossungen von Granulationsgewebe und Resorptionszonen benachbarter Knochen kommt.[4] TherapieEine Schambeinentzündung wird üblicherweise zunächst konservativ behandelt. Dazu gehört die orale Einnahme von nichtsteroidalen Antirheumatika („Entzündungshemmer“), seltener von oralen Corticosteroiden, verschiedene physikalische Therapien, wie beispielsweise Kryo- und Elektrotherapie, sowie physiotherapeutische Übungen. Letztere dienen vor allem der Stärkung der Rumpf- und Beckenbodenmuskulatur. Dazu gehören auch Dehnungsübungen der Adduktorenmuskulatur.[2] Eine Pause vom Sport ist zwar auch heilungsfördernd, oft aber nicht im Sinn des Patienten. Nur in seltenen Fällen, etwa bei Leistungssportlern, wird eine Operation durchgeführt.[8][2][11] Hierbei kann neben einer lokalen Kürettage eine Einkerbung des Musculus gracilis (Gracilis-Tenotomie) und eines Teils des Musculus adductor longus knochennah zur Reduktion der Sehnenspannung am vorderen Schambeinast erwogen werden. ErstbeschreibungDie Schambeinentzündung wurde erstmals 1924 durch den US-Amerikaner Edwin Beer (1876–1938)[12] beschrieben.[13][14] Der Begriff Osteitis pubis wurde 1930 von H. L. Kretschmer und W. P. Sights geprägt.[15][16] Erstmals bei einem Sportler – einem Fechter – wurde die Erkrankung 1932 durch A. Spinelli beschrieben.[17][18] GeschichteDer schwedische Chirurg Axel Odelberg (1923) und der belgische Chirurg M. van Neck (1924) beschrieben das Van Neck-Odelberg-Syndrom. Es hieß auch van Necksche Krankheit oder Morbus van Neck. Man nannte das Krankheitsbild Osteochondritis sive Osteochondropathia ischiopubica beziehungsweise Ostitis pubis oder Osteopathia ischiopubica. Es handelt sich um eine aseptische Epiphysionekrose im Bereich der Scham-Sitzbein-Synchondrose, vor allem bei adipösen Knaben im sechsten bis zehnten Lebensjahr mit örtlichem Druckschmerz bei Hüftbewegung.[19] LiteraturFachbücher
Review-Artikel
Originäre Forschung
Einzelnachweise
|
||||||||||
Portal di Ensiklopedia Dunia