|
Хвороба Меньєра
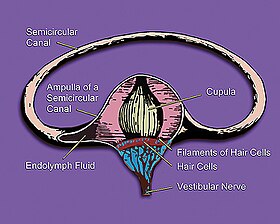
Хвороба Меньєра — негнійне захворювання внутрішнього вуха, що характеризується збільшенням обсягу ендолімфи (лабіринтної рідини) і підвищенням внутрішньолабіринтного тиску (ендолімфатичний гідропс), в результаті чого виникають рецидивні напади прогресуючої глухоти (частіше односторонньої), системного шуму..[4] Хвороба була вперше вивчена французьким лікарем Проспером Меньєром (1799—1862). Належить до рідкісних захворювань, згідно з даними різних авторів, частота захворювання варіює від 20 до 200 випадків на 100 000 населення. У тих випадках, коли передбачається вторинний характер ендолімфатичного гідропсу, у безпосередньому зв'язку з іншим захворюванням, традиційно використовується термін «синдром Меньєра».[5] На хворобу Меньера страждають переважно представники європеоїдної раси. Середній вік хворих коливається від 20 до 50 років, але хвороба може траплятися і в дітей. Дещо частіше захворювання зустрічається в осіб інтелектуальної праці та у мешканців великих міст. Етіологія захворювання остаточно не з'ясована.[4] ЕтіологіяПричини появи цього захворювання до кінця не вивчені, проте, найчастіше припускають такі:
СимптоматикаДебютувати хвороба Меньєра може як із вестибулярних, так і зі слухових (зниження слуху, закладеність вуха, вушний шум) симптомів. У перші 2-3 роки захворювання приглухуватість може бути минущою з практично повним відновленням слуху в міжприступному періоді. З роками слух поступово знижується, аж до повної глухоти.[4] Основні симптоми:
Зазвичай перебіг хвороби Меньєра непередбачуваний: симптоми хвороби можуть погіршитися, або поступово зменшитися, або залишитися без зміни. У хворих, які страждають на хворобу Меньєра, згодом можуть з'явитися й інші прояви. Приступи запаморочення поступово можуть погіршитися і стати частіше, внаслідок чого хворий втрачає працездатність, не може нормально водити автомобіль і займатися іншою фізичною активністю. Хворі змушені постійно бути вдома. Порушення слуху стає незмінним. У деяких хворих розвивається глухота на стороні враження. Прояви тинітуса також можуть з часом погіршитися. Також відзначається перехід патологічного процесу з одного вуха до іншого. У такому разі може навіть розвинутись повна глухота. Водночас трапляються випадки, коли захворювання поступово самостійно проходить і більше ніколи не рецидивує. Деякі пацієнти, які страждають на хворобу Меньєра, відзначають, що через 7-10 років у них поступово зменшуються прояви запаморочень, напади з'являються рідше. У деяких хворих ці прояви можуть повністю пройти. Крім того, симптоми тинітуса також можуть повністю пройти, а слух нормалізуватися. ЛікуванняЛікування хвороби Меньєра проводиться за двома напрямками: усунення гострого нападу та профілактика нових нападів.[6] Всі існуючі зараз способи та методи лікування спрямовані на полегшення переносимості хворими на напади запаморочення, але не змінюють значно перебіг процесу і не запобігають розвитку приглухуватості.[7] Однак індивідуальна терапія, що підбирається з урахуванням супутніх захворювань, може уповільнити розвиток приглухуватості, зменшити вираженість вушного шуму, зменшити частоту і вираженість запаморочення.[8] Лікування гострого нападуГоспіталізація зазвичай не потрібна, за винятком випадків рясного блювання з зневодненням.[6] Для усунення нападу використовуються седативні препарати (діазепам), засоби, що покращують мозковий кровообіг, дегідратаційні засоби. У гострому періоді доцільно вводити препарати парентерально чи свічках.[4] Деякі експерти рекомендують проведення завушних новокаїнових блокад.[4][9] Медикаментозна профілактика нападівЛікування в міжприступному періоді (підтримуюча терапія) має бути комплексним та активним. Застосовуються засоби, спрямовані на всі сторони патологічного процесу:
Немедикаментозне лікування
Щадні хірургічні операції:
При безуспішності щадних видів хірургічних втручань проводять такі деструктивні операції як:[4]
Слід зазначити, що операції на автономній нервовій системі та перерізання сухожиль м'язів барабанної порожнини малоефективні, а декомпресивні та деструктивні хірургічні втручання, як правило, призводять до глухоти на опероване вухо та поновлення нападів запаморочень у віддалені терміни у зв'язку з фіброзним зарастанням створених співустей.[4] Примітки
Посилання |
||||||||||||||||||||