|
Procain
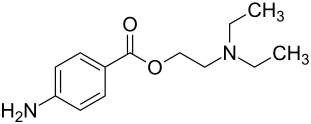
Procain (auch Prokain) ist ein Lokalanästhetikum vom Ester-Typ, das zuerst in der Zahnmedizin, danach auch für Verfahren der Regionalanästhesie in der Chirurgie eingesetzt wurde. Es ist hauptsächlich unter dem Markennamen Novocain (auch „Novokain“[5]) oder Novocaine bekannt. GeschichteProcain wurde 1904 von den deutschen Chemikern Alfred Einhorn und Emil Julius Uhlfelder synthetisiert und patentiert[6] und im Jahre 1905 in den Handel gebracht.[7] Handelsname für das Produkt wurde Novocain (von lateinisch novus „neu“, und -cain abgeleitet von Cocain).[8][9] Im Jahr 1909 wurde durch August Bier erstmals die intravenöse Regionalanästhesie mit 0,5-prozentiger Procainlösung eingeführt.[10] AnwendungVor der Entdeckung des Procains war Cocain das meistverwendete Lokalanästhetikum. Procain hat keine euphorisierende Wirkung wie Cocain und fällt daher nicht unter den Geltungsbereich der Betäubungsmittelgesetze und -verordnungen. Procain wird heute für die Lokalanästhesie nur noch selten verwendet, da hierfür wirksamere, weit tiefer eindringfähige Stoffe, wie etwa Lidocain, zur Verfügung stehen. Bei Patienten mit einem Melkersson-Rosenthal-Syndrom können allergische und toxische Reaktionen des Nervensystems auftreten. Wegen seiner geringen parasympatholytischen, antientzündlichen und perfusionssteigernden Wirkung wird Procain in der Neuraltherapie verwendet, einer Behandlungsart aus der Alternativmedizin. Im Kombinationspräparat Otalgan zur Behandlung der akuten Mittelohrentzündung und von Ohrenschmerzen ist unter anderem Procain enthalten.[11] Procain kann das Enzym DNA-Methylase hemmen.[12] Diese Eigenschaft könnte genutzt werden, um paragenetische Schäden der Genexpression rückgängig zu machen. Dies ist vor allem bei Schäden an sogenannten Tumorsuppressorgenen wie p53 interessant. WirkmechanismusDurch den Einsatz von Procain werden spannungsabhängige Natriumkanäle blockiert und somit der schnelle Natriumeinstrom (der für eine Depolarisation an der Zellmembran von Axonen zuständig ist) verhindert. Dadurch wird eine Erregungsweiterleitung unterbunden. In geringerem Maße werden auch andere Ionenkanäle wie z. B. Kaliumkanäle blockiert. Wegen der Herabsetzung der Erregbarkeit des Herzmuskels führte R. Mautz das Procain 1936 als Mittel zur Prophylaxe von Kammerflimmern bei herzchirurgischen Eingriffen in die klinische Praxis ein.[13] Damit das Lokalanästhetikum am Ionenkanal wirken kann, muss es in seiner unprotonierten Form in die Zelle eindringen und dort in protonierter Wirkform am Natriumkanal angreifen. Der Einsatz in entzündlichem Gewebe ist erschwert, da dort das pH-Gleichgewicht auf die Seite der protonierten Form verschoben ist und das geladene Molekül die Zellmembran nicht penetriert.[1] AbbauProcain wird im Blut und in den Geweben durch die Pseudocholinesterase in Paraaminobenzoesäure (PABA) und Diethylaminoethanol verstoffwechselt. HerstellungEs sind zwei verschiedene Methoden zur Procain-Synthese in der Literatur beschrieben.[14] Die basenkatalysierte Umesterung[15] von 4-Aminobenzoesäureethylester mit 2-Diethylaminoethanol liefert direkt Procain:  Alternativ kann Procain aus 4-Nitrobenzoesäure hergestellt werden. Dazu wird 4-Nitrobenzoesäure mit Thionylchlorid in 4-Nitrobenzoesäurechlorid umgewandelt. Dann wird mit 2-Diethylaminoethanol verestert und die Nitrogruppe mit Wasserstoff/Raney-Nickel zur Aminogruppe reduziert. Einzelnachweise
HandelsnamenGeroaslan-H3 (A), Gerovital H 3 (A), Hewedolor (D), K.H.3 (A), Lophakomp-Procain (D), Novanaest (A), Pasconeural (D), diverse Generika (D) Gero-H3-Aslan (D), Fortepen (A), Ginvapast (CH), NeyChon (D), NeyGero (D), NeyGeront (D), Otalgan (D, CH), Otosan (CH), Retarpen compositum (A) |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||